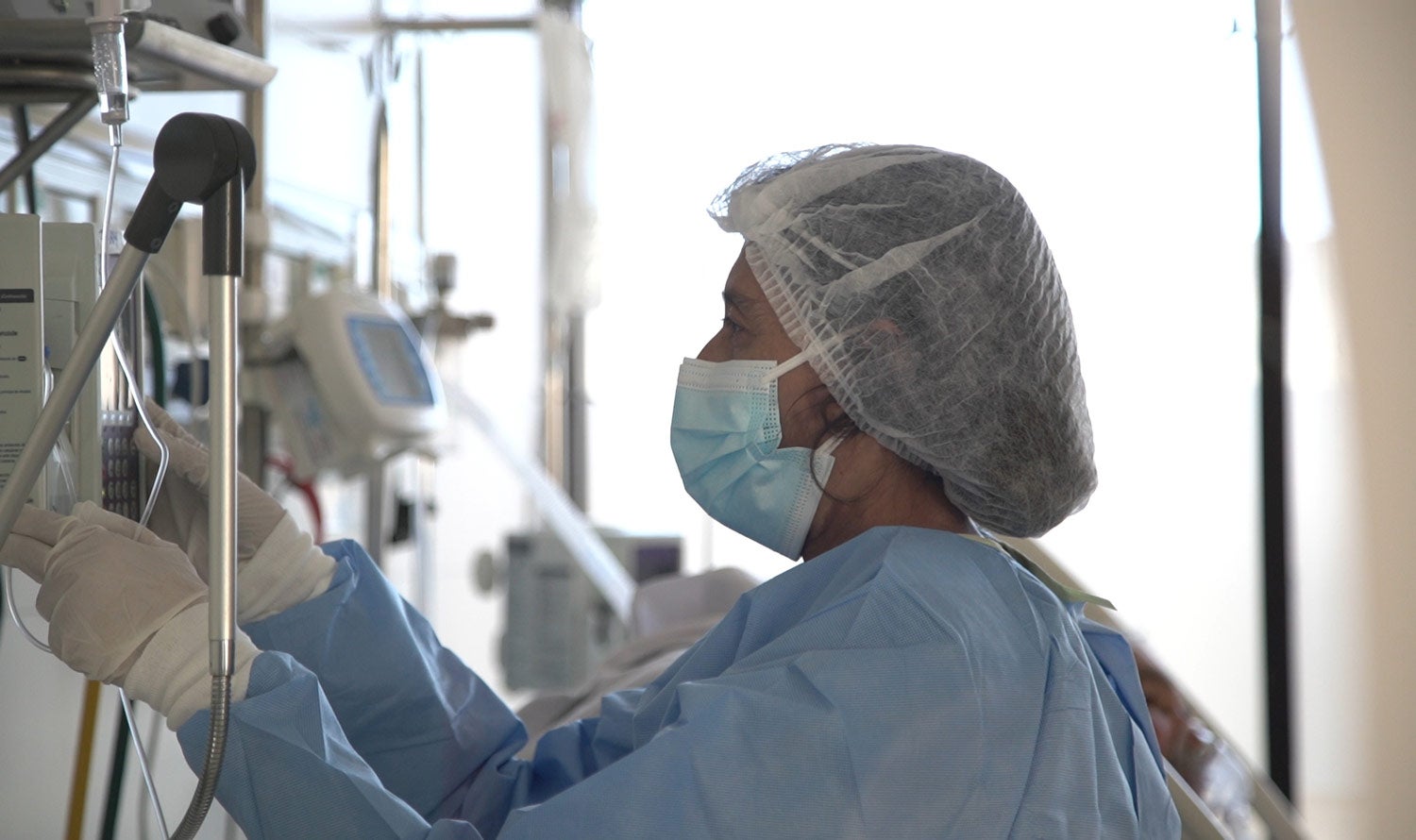
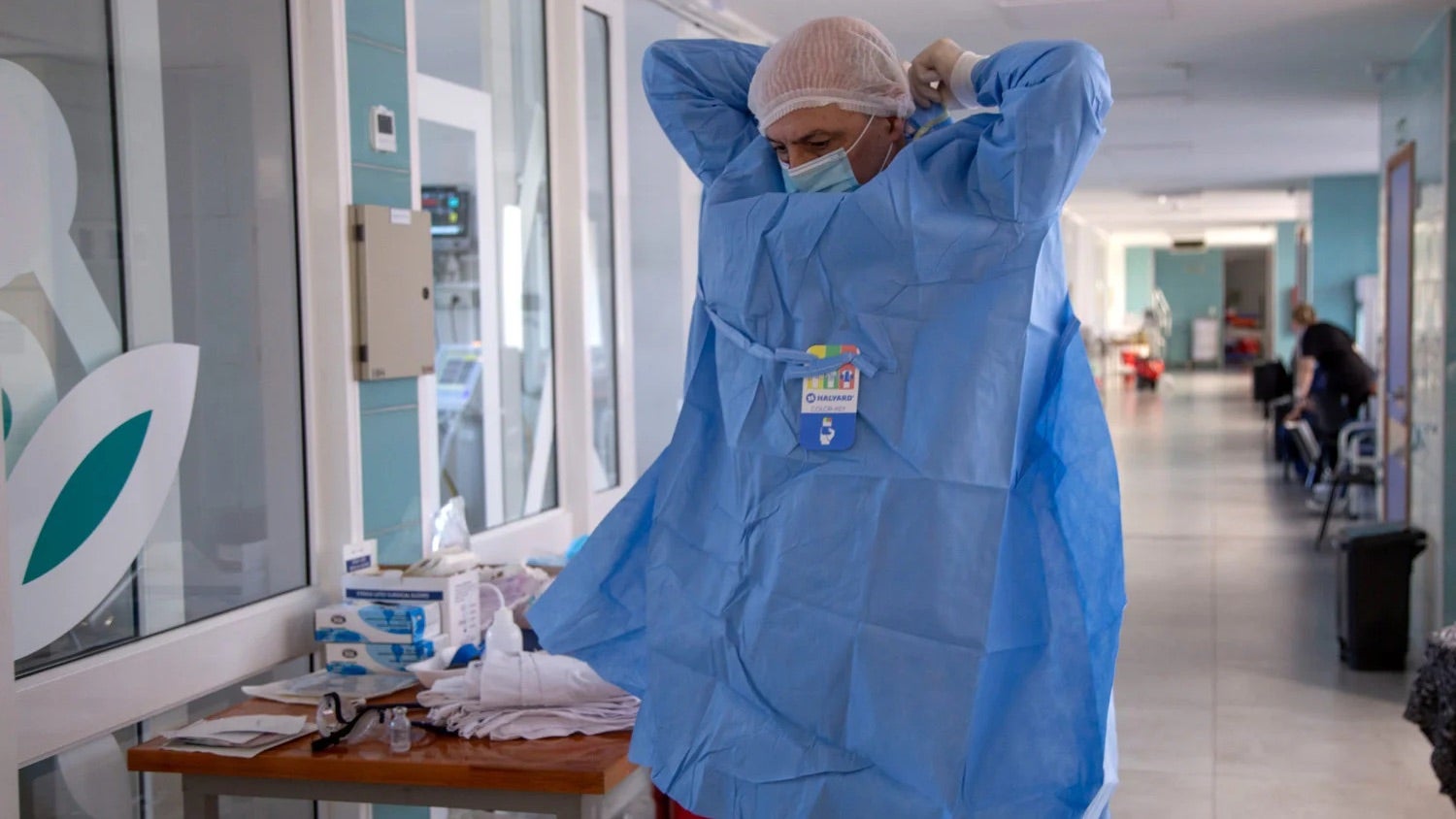
Las infecciones intrahospitalarias, ocasionadas muchas veces por bacterias resistentes, pueden provocar la muerte o dejar secuelas graves en los pacientes internados. Seguir una serie de procedimientos y cuidados es fundamental para evitar su propagación y tratarlas. Un médico, una licenciada en enfermería y un paciente del Hospital Maciel, de Uruguay, cuentan cómo enfrentan este problema, en el marco de la Semana Mundial de Concientización sobre el Uso de los Antimicrobianos, que se celebra del 18 al 24 de noviembre.
Usar tapabocas, sobretúnica y guantes, lavarse las manos antes y después de ingresar a las salas de internación, limpiar las pantallas de respiradores, monitores y las bombas de infusión. Esas son tareas permanentes que cumplen los equipos de las unidades de cuidados intensivos (UCI) para evitar la propagación de gérmenes, particularmente los multirresistentes, que han logrado burlar la acción de buena parte de los fármacos y son cada vez más difíciles de combatir.
La resistencia a antimicrobianos (RAM) es una característica de los microorganismos -como bacterias, virus, parásitos y hongos- que hace que los antibióticos, antifúngicos, antivirales y antiparasitarios no tengan efecto sobre ellos. El mal uso de los antimicrobianos ha acelerado la RAM y hace que las enfermedades infecciosas sean cada vez más difíciles de curar, mediante tratamientos cada vez más largos y costosos. Las infecciones intrahospitalarias provocan la muerte de 700.000 personas por año en el mundo y se estima que, si no se toman medidas, en 2050 la cantidad aumentará a 10 millones de personas, según un informe de expertos realizado para el gobierno del Reino Unido.
Aislar, educar y cuidar
Parte del rol de las licenciadas en enfermería consiste en controlar y educar a los auxiliares de enfermería, a los auxiliares de servicio y a las familias para que cumplan con los cuidados que eviten la propagación de gérmenes multirresistentes, explicó Inés Lavega, licenciada en enfermería que trabajó más de ocho años en la UCI del Hospital Maciel, primer hospital público de Uruguay.
El contagio entre pacientes es un riesgo latente, especialmente en las UCI de sectores abiertos, en donde varias personas comparten una misma sala. Para minimizar este riesgo, se desarrollan varias estrategias. Una de ellas es aislar de manera preventiva durante algunos días a pacientes que estuvieron internados en emergencia durante más de 72 horas, o que provienen de centros de reclusión o de establecimientos de larga estadía, porque tienen posibilidades de tener gérmenes multirresistentes.
La vigilancia epidemiológica de las UCI es una tarea permanente y si se detecta que un paciente tiene un germen multirresistente, se lo aísla y se extreman los cuidados para evitar que se generen brotes intrahospitalarios.
Lavega no siente que corra un riesgo personal: “no tenemos riesgo si cumplimos con todas las medidas”, dijo, pero señaló la responsabilidad que le cabe: “quien tiene riesgo es quien está internado en la UCI, porque nosotros, con nuestro accionar, podemos transmitirle los gérmenes”. De ahí, la insistencia en el cumplimiento de todas las medidas que contribuyan a desarrollar la asistencia en un entorno seguro.
Afectado, recuperado y agradecido
Modesto Parra, un médico cubano que vive en Uruguay desde hace tres años, es otro de los participantes de esta historia, pero no como profesional de la salud sino como paciente afectado por gérmenes multirresistentes. En mayo de 2021 contrajo COVID-19, y la neumonía que le provocó lo llevó a ser internado en una UCI, en donde debieron intubarlo. La situación se complicó aún más cuando contrajo gérmenes resistentes. “Estuve grave de muerte”, relató.
Salvo cuando estuvo en coma, el resto del tiempo Parra fue consciente de su situación, los médicos le informaban sobre el diagnóstico y los tratamientos, en base a modernos antibióticos y antimicóticos. Fue saliendo de a poco: sus pulmones recobraron la funcionalidad y con ayuda de fisioterapeutas, poco a poco recuperó la tonicidad muscular. A sus 56 años, agradece a Uruguay por la atención y especialmente a los equipos de salud, por el apoyo y el respeto que recibió durante su estadía.
Prevenir, controlar y tratar
Como en todas las esferas de seguridad del paciente, se trabaja en prevenir, controlar -o mitigar- y tratar”, afirmó Marcelo Barbato, médico intensivista y director de la UCI del Hospital Maciel.
En el campo de la prevención, sostuvo que “el buen uso de los antibióticos es un elemento central: indicarlos cuando son estrictamente necesarios, durante el número de días que sean necesarios y con la mayor especificidad posible”. A su vez, señaló la importancia de tratar de disminuir el tiempo de estadía de las personas en las UCI a través del diagnóstico y el tratamiento oportuno, porque “la mayor aparición de resistencia antimicrobiana se da en los pacientes que están muchos días en terapia intensiva, en los que se realizan muchos procedimientos invasivos, en los pacientes más inmunodeprimidos”.
En caso de que aparezca una bacteria resistente, se trabaja para evitar su propagación, a través de los aislamientos, el uso de equipos de protección, el lavado de manos y el testeo de camas que quedan libres, para confirmar que quien la ocupe no corra riesgos de adquirir una infección. “Es estar permanentemente en los detalles, porque uno puede diseñar muchos procesos, pero ‘el diablo está en los detalles’”, explicó, aplicando la advertencia consignada en el dicho popular.
Además del daño que puede generar el germen multirresistente en el organismo de la persona, hay que controlar el daño que puede provocarle el aislamiento, que dificulta su tratamiento y su monitoreo continuo. Además, la reorganización del servicio altera la distribución del personal y la disponibilidad de camas, lo que puede afectar, incluso, a pacientes que no han ingresado a la unidad.
Barbato tiene una larga trayectoria en el control de infecciones; habla de medir resultados y, a través de ellos, evaluar la gestión. “Si hay muchos brotes o los casos se propagan rápidamente y demoran mucho en controlarse, eso significa que hay menos conciencia. Como en todos los temas en los que el comportamiento incide muchísimo, es disímil, cada lugar tiene su cultura diferente y debe tener resultados diferentes por eso es tan importante medir los resultados”, afirmó. Considera que el personal de salud es consciente de este problema, aunque advirtió que no es el mismo grado de conciencia que se ha alcanzado con otras enfermedades, como la COVID-19, ante las que el trabajador se siente expuesto a nivel personal.
“El lavado de manos es quizás la práctica segura más barata, con una evidencia que está demostrada hace más de 150 años y, sin embargo, ha sido hartamente difícil hacerlo”, lamentó, y mencionó que muchas veces los trabajadores se olvidan de hacerlo cuando van a atender a un paciente. Para su instauración, consideró que es importante reforzar la educación, pero también la supervisión y el control. “Los trabajadores sanitarios tenemos que modular el comportamiento”, remarcó.
Trabajo conjunto: “Una salud”
El uso inadecuado y excesivo de antimicrobianos no se da sólo en la salud humana, sino también en animales y vegetales. Por eso, se recomienda implementar el enfoque de “Una salud”, que considera la interrelación entre las personas, los animales, las plantas y el medio ambiente.
La OPS ofrece apoyo técnico y liderazgo a los Estados Miembros para combatir la RAM e implementar planes de acción nacionales contra la resistencia a los antimicrobianos de acuerdo con el enfoque “Una salud”. Además, promueve el intercambio de experiencias y aboga por la adopción de las mejores prácticas y la realización de acciones colaborativas entre países.
Bajo este enfoque, Uruguay, Argentina, Brasil, Chile, Colombia, Paraguay y Perú, participan del proyecto “Trabajando juntos para combatir la resistencia a los antimicrobianos”, que es implementado por la OPS, la Organización de las Naciones Unidas para la Alimentación y la Agricultura (FAO), la Organización Mundial de Sanidad Animal (OIE) y la Unión Europea.
Desde 2020 y hasta 2023 este proyecto se propone implementar planes de acción nacionales en cada uno de los siete países que participan del proyecto para enfrentar la RAM. Como parte de la iniciativa se prevé fortalecer la vigilancia de la resistencia a los antimicrobianos en personas y animales, establecer alianzas público-privadas para contribuir al uso responsable y prudente de fármacos, y fortalecer la investigación en el tema, así como las alternativas al uso de antibióticos, para generar mejores prácticas y mayor conciencia sobre el problema.